Конспект занятия «Как к нам пришел Новый год
ГОСУДАРСТВЕННОЕ КАЗЕННОЕ УЧРЕЖДЕНИЕ СОЦИАЛЬНОГО ОБСЛУЖИВАНИЯ КРАСНОДАРСКОГО КРАЯ «ТЕМРЮКСКИЙ РЕАБИЛИТАЦИОННЫЙ ЦЕНТР ДЛЯ...
И столбняка. Каждое из этих заболеваний несет большую угрозу для жизни ребенка, поэтому, отказываясь от прививки, родители осознанно подвергают своего малыша опасности.
– это тяжелый инфекционный недуг, передающийся воздушно-капельным и контактным путями. В местах внедрения возбудителей данной инфекции образуются фибринозные пленки, которые при локализации в гортани могут полностью перекрыть дыхательные пути. Кроме того, при дифтерии развивается сильная интоксикация, в патологический процесс вовлекаются почки, сердце, нервы.
– это еще одно тяжелое заболевание, поражающее дыхательные пути. Ведущий симптом недуга – сильнейший спазмирующий , на фоне которого у маленьких детей может возникнуть остановка дыхания и судороги. Болеют коклюшем преимущественно малыши от года до 5 лет, хотя заболевание встречается и среди взрослых, однако у них оно редко протекает в тяжелой форме.
Столбняк среди перечисленных болезней можно назвать самым опасным, поскольку больные, не имеющие противостолбнячного иммунитета, без введения противостолбнячной сыворотки могут умереть от генерализованных судорог, остановки сердца и дыхания даже при наличии в больнице новейшего оборудования и самых современных лекарств. Такое тяжелое течение недуга объясняется пагубным действием на нервную систему выделяемого возбудителем токсина. Заражение столбняком происходит при попадании в рану спор микроорганизма Clostridium tetani. Особенно опасны в плане инфицирования столбняком загрязненные на ногах и руках.
Важно: проведение вакцинации в большинстве случаев предупреждает развитие этих инфекций, если же заболевание все-таки возникает, больной переносит его намного легче, чем непривитые люди.
Существует несколько разновидностей вакцин, предназначенных для профилактики дифтерии, коклюша и столбняка:
В детском и подростковом возрасте для плановой иммунизации применяют только первые четыре типа вакцин. В свою очередь антистолбнячный и антидифтерийный анатоксины (АС и АД) предназначены для экстренной иммунопрофилактики столбняка и вакцинации от дифтерии в очагах инфекции.
Теперь подробнее об этих вакцинах.
АКДС – это трехкомпонентный препарат, в который входят:
Дифтерийный и столбнячный анатоксины для человека неопасны – они не способны вызвать развитие инфекционного процесса, ненормальную иммунологическую реакцию или отравление организма. А вот коклюшный компонент, представленный микробными клетками, как раз и является причиной появления различных поствакцинальных осложнений . Уменьшить риск их возникновения можно, если применять ацеллюлярную вакцину – АаКДС. Ее основное отличие от традиционной АКДС – отсутствие цельных бактериальных клеток (в ней присутствуют только части микробов). Бесклеточная вакцина АаКДС лучше переносится детками, дает намного меньше осложнений, однако из-за более высокой стоимости она не всегда доступна в государственных медицинских учреждениях.
 И АКДС, и АаКДС могут быть также частями комплексных вакцинных препаратов. Например, АаКДС входит в Пентаксим
, который защищает сразу от пяти инфекций (коклюша, дифтерии, столбняка, полиомиелита и Хиб-инфекции), а АКДС – в Бубо-Кок, предназначенный для профилактики дифтерии, столбняка, коклюша и гепатита В. Применение таких многокомпонентных средств минимизирует необходимость посещения поликлиники и дискомфорт во время проведения вакцинации (малышу делают всего один укол, а не несколько).
И АКДС, и АаКДС могут быть также частями комплексных вакцинных препаратов. Например, АаКДС входит в Пентаксим
, который защищает сразу от пяти инфекций (коклюша, дифтерии, столбняка, полиомиелита и Хиб-инфекции), а АКДС – в Бубо-Кок, предназначенный для профилактики дифтерии, столбняка, коклюша и гепатита В. Применение таких многокомпонентных средств минимизирует необходимость посещения поликлиники и дискомфорт во время проведения вакцинации (малышу делают всего один укол, а не несколько).
У детей после трех лет вакцину АКДС не применяют. Вакцинацию и ревакцинацию старшим ребятам проводят препаратами АДС и АДС-м (ослабленным). В них нет коклюшного компонента, а есть только столбнячный и дифтерийный анатоксины. Такая особенность вакцинации школьников объясняется тем, что они редко болеют коклюшем, поэтому вводить им препарат, который из-за коклюшного компонента вызывает побочные реакции, нецелесообразно.
Противопоказаниями для применения вакцины АКДС являются следующие состояния:
Обострение хронических патологий, дисбактериоз, аллергические недуги также являются противопоказаниями для вакцинации АКДС, но после улучшения состояния ребенка прививку делать можно и даже нужно.
Маленькая масса тела (менее 2 кг) при рождении ребенка не может быть поводом откладывать прививку АКДС. Но есть условие – физическое и психомоторное развитие малыша должно отвечать возрастным нормам.
Чтобы выявить противопоказания и тем самым обезопасить вакцинируемого от нежелательных последствий вакцинации, перед проведением прививки ребенка должен осмотреть врач или фельдшер.
При обнаружении противопоказаний врачи берут маленького пациента под контроль и составляют для него индивидуальный график иммунизации.
В соответствии с российским календарем иммунизации вакцинация от дифтерии, коклюша и столбняка проводится в следующие сроки:
После этих трех прививок для закрепления результата профилактики осуществляется ревакцинация АКДС в 18 месяцев. Все последующие ревакцинации (в 6-7 лет, в 14 лет и потом каждые 10 лет) делают препаратом без коклюшного компонента – АДС.
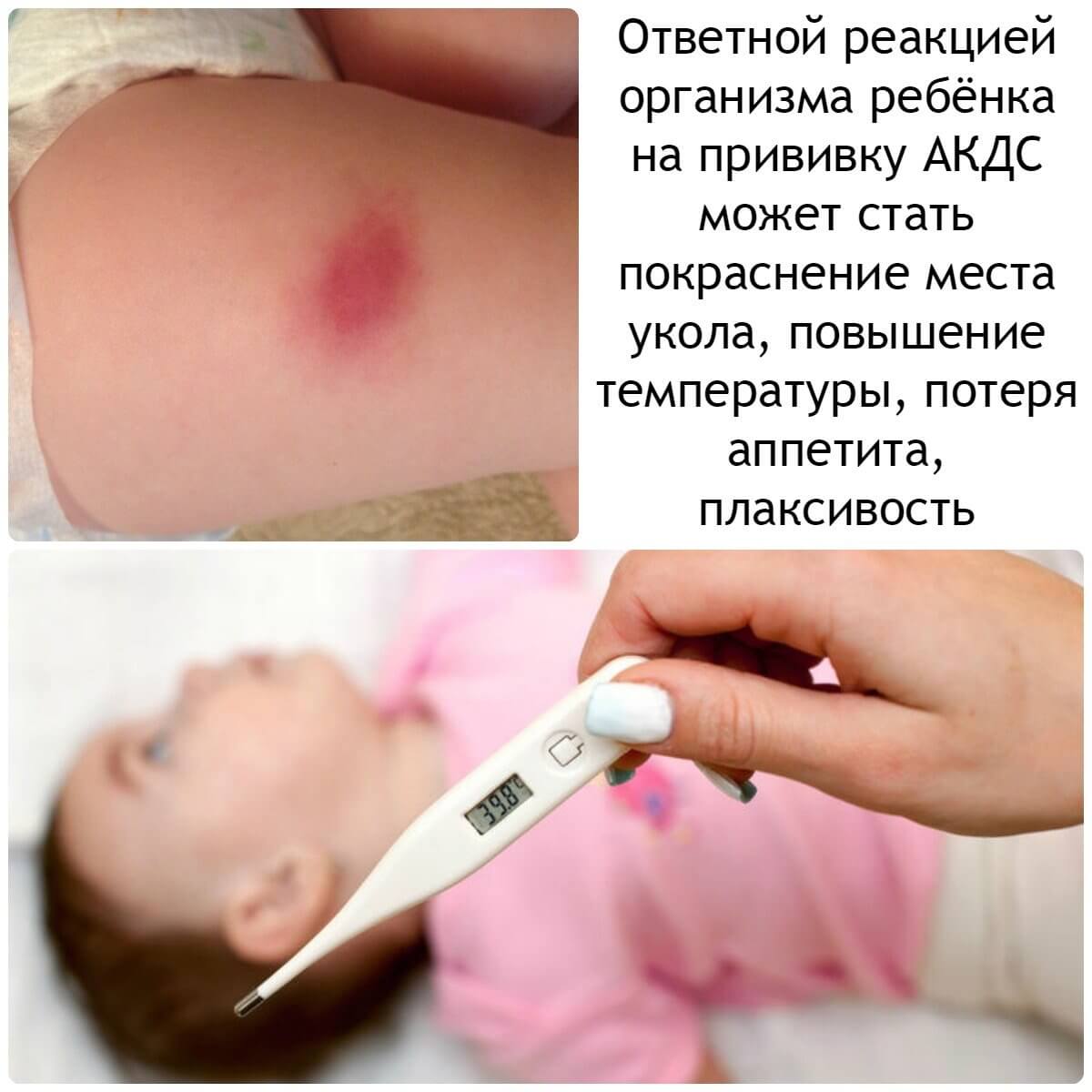
После вакцинации АКДС у каждого четвертого ребенка развиваются легкие обратимые поствакцинальные реакции:
Указанные реакции чаще всего появляются после 2, 3, 4 введения АКДС. Связано это с особенностями формирования иммунитета: когда в организм вакцина попадает впервые, на развитие необходимо время, повторное же введение иммунобиологического препарата вызывает уже более быструю и бурную реакцию.
В редких случаях вакцинация АКДС приводит к развитию серьезных осложнений:
Таким образом, риск того, что прививка АКДС приведет к нежелательным последствиям, всегда существует. Но родители должны понимать, что в случае отказа от вакцинации и отсутствия у ребенка иммунитета, вероятность заразиться тяжелыми инфекциями будет намного выше.
Какой-то специальной медикаментозной подготовки вакцинация АКДС не требует. Если врач посчитает необходимым назначить антигистаминный препарат до и после прививки, родителям к его рекомендациям следует прислушаться. Самостоятельно же давать ребенку лекарства от аллергии ни в коем случае нельзя.
Что касается других подготовительных мероприятий, то к ним можно отнести:

Непосредственно в день прививки малыша обязательно осматривает врач (педиатр, семейный врач или фельдшер) – ребенок должен быть здоров. Если накануне вечером или ночью малыша что-то беспокоило, мама должна сообщить об этом врачу. Кроме того, если дома есть инфекционный больной, это тоже надо рассказать. Оценив все полученные данные, доктор решит, можно ли делать маленькому пациенту прививку.
Органами здравоохранения разработан план, так называемый прививочный календарь, с таким расчетом, чтобы между прививками против различных заболеваний проходил срок не менее двух месяцев. Исключением являются прививки против полиомиелита, после которых соблюдение интервала необязательно. Вместе с поликлиниками прививками детям занимаются и образовательные учреждения: ясли, детские сады, школы, детские дома. Во многих поликлиниках созданы централизованные прививочные картотеки, в которых хранятся учетные формы № 063/у. Такая работа по системе единой прививочной картотеки наиболее целесообразна, поскольку она облегчает контроль за сроками проведения на педиатрическом участке активной иммунизации детей и ее учет (табл.).
Приказ № 229 от 27 июня 2001 г. «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям».
Календарь профилактических прививок
| Сроки начала проведения вакцинации | Наименование вакцины |
| Новорожденные (в первые 12 часов жизни) | Первая вакцинация против вирусного гепатита |
| Новорожденные (3-7 дней) | БЦЖ или БЦЖ-М |
| Вторая вакцинация против вирусного гепатита В |
|
| Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита |
|
| 4,5 месяца | Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита |
| 6 месяцев | Третья вакцинация против дифтерии, коклюша, столбняка, полиомиелита. Третья вакцинация против вирусного гепатита В |
| 12 месяцев | Вакцина против кори, эпидемического паротита и краснухи |
| 18 месяцев | Первая ревакцинация против дифтерии, коклюша, столбняка, полиомиелита |
| Вторая ревакцинация против полиомиелита |
|
| Ревакцинация против кори, краснухи, эпидемического паротита |
|
| Ревакцинация против туберкулеза. Вторая ревакцинация против дифтерии, столбняка |
|
| Вакцинация против краснухи (девочки). Вакцинация против вирусного гепатита В (ранее не привитые) |
|
| Третья ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. Третья ревакцинация против полиомиелита |
|
| Взрослые | Ревакцинация против дифтерии, столбняка - каждые 10 лет от момента последней ревакцинации |
Профилактические прививки должны проводиться строго в установленные Календарем профилактических прививок сроки с использованием вакцины, соответствующей возрасту каждого ребенка (табл.). При нарушении сроков допускается одновременное проведение и других прививок, но отдельными шприцами в разные участки тела. Введение гаммаглобулинов проводится в соответствии с инструкциями по их применению.
Профилактические прививки против вирусного гепатита В осуществляются отечественными и зарубежными вакцинами, зарегистрированными в установленном порядке (табл.).
Календарь профилактических прививок против инфекционных заболеваний, проведение которых необходимо на эндемичных или энзоотичных территориях и по эпидемическим показаниям
| Вид вакцинации | Сроки вакцинации | Сроки ревакцинации | Примечание |
| Против чумы | через 1 год | Плановую иммунопрофилактику чумы, туляремии, бруцеллеза, сибирской язвы, лептоспироза, лихорадки КУ, клещевого весеннего энцефалита проводят населению (отдельным профессиональным контингентам), проживающим на эндемичных или энзоотичных территориях в соответствии с инструкциями по применению вакцины. Внеплановую (экстренную) иммунопрофилактику проводят по решению территориальных органов управления здравоохранения и государственной санитарно-эпидемиологической службы |
|
| Против туляремии | через каждые 5 лет |
||
| Против бруцеллеза. | с 18 лет, только профессиональным контингентам | через 1 год |
| Против сибирской язвы | с 14 лет, только профессиональным контингентам | через 1 год | |
| Против лептоспироза | через 1 год | ||
| Против лихорадки КУ | через 1 год | ||
| Против клещевого энцефалита | ежегодно на протяжении 3 лет | ||
| Против брюшного тифа | через 2 года | ||
| Против гриппа | с 3 лет лицам, относящимся к группе повышенного риска | через 3 года | Иммунизация проводится в соответствии с инструкциями по применению вакцины |
| Против желтой лихорадки | с 9 месяцев лицам, выезжающим в зарубежные страны, эндемичные по этой инфекции | через 10 лет |
Перечень медицинских противопоказаний к проведению профилактических прививок
* Сильной реакцией являются наличие температуры выше 40 °С, отек в месте введения вакцины, гиперемия более 8 см в диаметре, реакция анафилактического шока.
Примечание: плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных заболеваниях и ином прививки проводятся сразу же после нормализации температуры.
АКДС (Россия) является адсорбированной коклюшно-дифтерийно-столбнячной вакциной для профилактики коклюша, дифтерии и столбняка у детей от 3-х месяцев до 3 лет 11 месяцев 29 дней.
В своем составе вакцина АКДС содержит дифтерийный и столбнячный анатоксины, и инактивированный возбудитель коклюша (Bordetella pertussis).
Показания к применению.
Режим дозирования.
Разовая доза составляет 0,5 мл. Вакцина поставляется в упаковках по 10 ампул (1 ампула = 1 доза). Вакцина полностью подготовлена для введения. Вводится стерильным шприцем. Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики. Препарат во вскрытой ампуле хранению не подлежит.
Способ применения.
Способ применения вакцины АКДС - вводится внутримышечно. У детей обычно в четырехглавую мышцу бедра (средняя треть бедра), а у более старших детей в дельтовидную мышцу (плечо). Инъекция в ягодицу в настоящее время не практикуется. Допустимо подкожное введение. Внутривенное введение категорически противопоказано.
Курс первичной вакцинации состоит из 3 доз вакцины и ревакцинации. Схема вакцинации: первое введение, далее второе через 45 суток от первого, далее третье через 45 суток от второго и ревакцинация через год от законченной третьей. Применение вакцины не имеет четкой привязки к возрасту. Важно соблюдать сроки вакцинации. Если сроки удлинены, то вакцинация заново не возобновляется. Нарушение схемы вакцинации может привести к снижению напряженности иммунитета к компонентам вакцины.
Курс первичной иммунизации вакциной АКДС состоит из 3 доз вакцины, вводимых согласно Национальному календарю профилактических прививок России в 3, 4.5 и 6 месяцев жизни; ревакцинацию проводят в 18 месяцев. Последующие ревакцинации в 7 и 14 лет, и каждые последующие 10 лет проводят АДС-М анатоксином.
Применение препарата АКДС совместно с другими вакцинами.
Вакцину АКДС можно вводить одновременно со всеми препаратами из национального календаря профилактических прививок в один день, в разные участки тела, за исключением вакцины БЦЖ.
Применение вакцины АКДС совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета). Переносимость вакцин не ухудшается, количество побочных реакций не возрастает.
АКДС можно применять для завершения курса вакцинации, начатого другими вакцинами против коклюша, дифтерии и столбняка, равно как и для ревакцинации при необходимости. Все вакцины национального календаря прививок России взаимозаменяемы.
Побочные реакции.
У части привитых в первые двое суток могут развиваться кратковременные общие (повышение температуры, недомогание) и местные (болезненность, гиперемия, отечность) реакции. В редких случаях могут развиться осложнения: судороги (обычно связанные с повышением температуры, эпизоды пронзительного крика, аллергические реакции, крапивница, полиморфная сыпь, отек Квинке).
Противопоказания к применению.
Дополнительные сведения.
Детей, перенесших острые заболевания, прививают не ранее, чем через 4 недели после выздоровления; при легких формах респираторных заболеваний (ринит, легкая гиперемия зева и т.д.) прививка допускается через 2 недели после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 недель).
Детей, родившихся с весом менее 2 кг, прививают при нормальном физическом и психомоторном развитии; отставание в весе не является основанием к отсрочке вакцинации.
Такие заболевания как столбняк, коклюш и дифтерия представляют собой серьезную угрозу для жизни детей. Поэтому, чтобы не столкнуться в лицо со столь опасными инфекциями или иметь возможность достойно противостоять им, следует подготовить организм ребенка должным образом. Ни для кого не секрет, что самая лучшая защита – профилактика, то есть вакцинация.На данный момент в наличии есть много вакцин от разных производителей, призванных выработать иммунитет от столь страшных инфекций . Из-за того, что прививка АКДС относится к самым реактогенным, ее применение способно вызвать различные побочные реакции.
Существует цельно клеточная вакцина (АКДС) и бес клеточная (АаКДС). Отличаются они между собой тем, что цельно клеточная вакцина содержит множество чужеродных для организма человека веществ в виде целых клеток микробов. Поэтому возможно возникновение ответной реакции после ее введения.
Бесклеточная вакцина менее реактогенная, так как содержит только белки микроба, способные в достаточной степени сформировать иммунитет.
Итак, давайте разберемся, кому и когда необходимо делать прививку АКДС.
 Вакцинацию от одинаково опасных инфекций, способных в равной степени привести к летальному исходу, начинают проводить с трехмесячного возраста трехкратно. Интервал между ними составляет от одного до двух месяцев.
Вакцинацию от одинаково опасных инфекций, способных в равной степени привести к летальному исходу, начинают проводить с трехмесячного возраста трехкратно. Интервал между ними составляет от одного до двух месяцев.
Многих мам и пап интересует вопрос: «Почему АКДС делают так рано?» Ответ очень прост. Дело в том, что груднички наименее защищены от агрессивного влияния возбудителей коклюша, столбняка и дифтерии, из-за которых могут возникнуть необратимые нарушения нервной системы и даже смертельные случаи.
Трехкратное введение вакцины АКДС способно выработать продолжительный специфический иммунитет. Но для его закрепления проводят плановую ревакцинацию.
Поэтому проведение ревакцинации АКДС-вакциной допускается до достижения ребенком четырехлетнего возраста.
 Если же назначенные сроки уже истекли, а первая ревакцинация так и не была проведена, то применяют вакцину без коклюшного компонента с АДС-анатоксином или же с уменьшенным содержанием антигенов АДС-М-анатоксином.
Если же назначенные сроки уже истекли, а первая ревакцинация так и не была проведена, то применяют вакцину без коклюшного компонента с АДС-анатоксином или же с уменьшенным содержанием антигенов АДС-М-анатоксином.
Вторая ревакцинация АКДС от дифтерии и столбняка проводится у детей с шестилетнего возраста (часто в 7 лет) и у подростков в 14 лет . А все последующие ревакцинации проводят с перерывом в десять лет независимо от возраста.
Многие задаются вопросом, нужна ли ревакцинация АКДС или можно от нее отказаться?
Казалось бы, вашему ребенку вводили данную вакцину трехкратно. Так зачем нужна ревакцинация? Зачем колоть его еще?

Дело в том, что введенная вакцина вызывает длительный специфический иммунитет, но не пожизненный. Поэтому, чтобы закрепить в организме выработанные специфические иммунные клетки и усилить их, необходимо провести ревакцинацию.
Каждый родитель беспокоится о здоровье своего чада и перед проведением очередной плановой прививки АКДС задумывается о поствакцинальных реакциях с последствиями.
 Как уже упоминалось ранее, существует цельно клеточная и бесклеточная АКДС-вакцина. Бес клеточная вакцина переносится значительно легче цельно клеточной вакцины.
При ее введении возникает значительно меньшее количество осложнений.
Как уже упоминалось ранее, существует цельно клеточная и бесклеточная АКДС-вакцина. Бес клеточная вакцина переносится значительно легче цельно клеточной вакцины.
При ее введении возникает значительно меньшее количество осложнений.
Конечно, использование АКДС-вакцины отечественных производителей имеет определенные особенности. Но вот ее зарубежные аналоги (Инфанрикс) особых опасений не вызывают.
Следует отметить, что абсолютно безопасной вакцины на сегодняшний день не существует. Любой входящий в нее компонент может вызвать различную реакцию. Ведь организм у каждого ребенка свой.
Реакция на ревакцинацию АКДС может быть как местной, так и общей. В основном она возникает в первые трое суток после введения вакцины.

Наличие подобных реакций не требует особого лечения. В таком случае вам потребуется любой жаропонижающий препарат кроме Аспирина и антигистаминное средство для уменьшения проявления аллергических проявлений.
При возникновении умеренных реакций на АКДС, следует незамедлительно обратиться за медицинской помощью . Это:
Встречаются крайне редко. К ним относятся:
Необходимо отметить, что риск осложнений при заболевании коклюшем, дифтерией и столбняком гораздо выше поствакцинальных осложнений.

Доктор Комаровский рассказывает от каких болезней спасает вакцина АКДС и почему ее не нужно бояться.
При использовании инактивированных вакцин для создания защитного иммунитета недостаточно одной инъекции. Обычно требуется проведение курса вакцинации, состоящего из 2-3 уколов с последующей ревакцинацией (дополнительной повторной вакцинацией). Важно, чтобы вакцинация и ревакцинация вашего ребёнка была начата в рекомендуемом возрасте и проводилась через рекомендуемые промежутки времени. Хотя иммунный ответ на прививку живыми вакцинами обычно гораздо сильнее и бывает достаточно одного укола, тем не менее, у примерно 5% детей после прививки иммунная защита бывает недостаточной. Чтобы защитить этих детей во многих странах мира, в том числе и в России, рекомендуется повторное введение дозы коревой-паротитной-краснушной вакцины (см. ниже).
Вакцинация (или основной курс) проводится АКДС-вакциной. Первый укол - в 3 месяца, второй - в 4 месяца, третий - в 5 месяцев от рождения. Ревакцинации: первая - в 18 месяцев (АКДС-вакциной), вторая - в 6 лет (АДС-м ), третья - в 11 лет (АД-м ), четвертая – в 16-17 лет (АДС-м ). Далее взрослым - однократно, через каждые 10 лет (АДС-м или АД-м )
Курс вакцинации - возрасте 3, 4 и 5 месяцев от рождения. Ревакцинации - в 18 месяцев, в 2 года и третья - в 6 лет.
3. Вакцинация против туберкулёза вакциной (от англ. = )
Вакцинация на 4-7 день жизни (как правило в родильном доме).
Ревакцинации: первая - в 7 лет, вторая - в 14 лет (проводится детям, неинфицированным туберкулёзом и не получившим прививку в 7 лет).
4. Вакцинация против кори, паротита (свинки) и краснухи трехвалентной вакциной
Вакцинация - в 1 год. Ревакцинация - в 6 лет.
5. Вакцинация против вирусного гепатита В
Применяют одну их двух схем вакцинации. Первая схема рекомендуется, в случае, если мать новорожденного является носительницей HBs антигена (частицы поверхностной оболочки вируса гепатита В). У таких детей повышен риск заражения гепатитом, поэтому вакцинация должна начаться в первые сутки после рождения перед прививкой против туберкулёза вакциной . Второй укол серии вводят через 1 месяц, третий – в 5-6 месяцев жизни ребёнка.
Вакцина против гепатита В может вводиться одновременно с любыми другими детскими вакцинами. Поэтому для детей, не входящих в группу риска, более удобна вторая схема вакцинации, при которой вакцину вводят вместе с и . Первая доза – на 4-5 месяце жизни, вторая – через месяц (5-6 месяц жизни). Ревакцинация проводится через 6 месяцев (на 12-13 месяце жизни) - подробнее см. ниже.
После проведения вакцинации и ревакцинации согласно календарю прививок (см. выше) проводятся ревакцинации взрослым каждые 10 лет вакциной АДС-М.
Вакцина нередко вызывает легкие прививочные реакции: повышение температуры тела (как правило не выше 37,5 С), умеренную болезненность, покраснение и припухание в месте инъекции, потерю аппетита. Для снижения температурной реакции, рекомендуют давать ацетаминофен (парацетамол). Если температурная реакция возникает у ребёнка через 24 часа после прививки или длится более суток, то считается, что она не связана с прививкой и вызвана другой причиной. Такое состояние должно быть изучено врачом, чтобы не пропустить более серьезное заболевание, например, воспаление среднего уха или менингит.
Тяжелые прививочные реакции, вызванные введением , редки. Они возникают у меньше чем 0,3% привитых. К ним относят температуру тела выше 40,5 С, коллапс (гипотонический-гипореспонсивный эпизод), судороги на фоне повышения температуры или без него.
Вакцинацию откладывают, если у ребёнка тяжелое или средней тяжести инфекционное заболевание.
Последующие дозы АКДС-вакцины противопоказаны, если после предыдущего введения у ребёнка возник анафилактический шок или энцефалопатия (в течение 7 дней и не вызванная другими причинами).
Перечисленные ниже состояния, возникающие при введении , раньше считались противопоказаниями к введению последующих доз этой вакцины. В настоящее время считается, что если у ребёнка имеется риск заражения , или из-за неблагоприятной эпидемиологической ситуации, то выгоды от вакцинации могут перевешивать риск осложнений и в этих случаях ребёнка нужно вакцинировать. К таким состояниям относят:
Стабилизированные неврологические состояния, отставания в развитии не являются противопоказаниями к вакцинации. однако таким детям рекомендуется назначить ацетаминофен или ибупрофен в момент вакцинации, и продолжать прием препарата в течение нескольких дней (раз в сутки) для уменьшения вероятности возникновения температурной реакции.
На настоящий момент в литературе не описано достоверных случаев серьезных поствакцинальных осложнений в ответ на введение ИПВ. Среди легких реакций бывают незначительная болезненность или припухлость в месте введения вакцины.
Противопоказания и ситуации, при которых вакцину назначают с осторожностью
ЖПВ противопоказана в случае, если у ребёнка иммунодефицитное состояние (врожденное или приобретенное). Если в семье ребёнка, вакцинируемого ЖПВ имеется лицо с иммунодефицитным состоянием, следует ограничить контакт между ними на период 4-6 недель после вакцинации (период максимального выделение вакцинированным вирусов вакцины).
Исходя из теоретических соображений следует отложить вакцинацию ЖПВ или ИПВ во время беременности.
Прививочные реакции и поствакцинальные осложнения
Как правило носят местный характер и включают подкожные "холодные" абсцессы (гнойники), которые возникают при нарушении техники вакцинации, воспаление местных лимфатических узлов. Келлоидные рубцы, воспаление костей и распространенная БЦЖ-инфекция встречается очень редко, в основном у детей с выраженным иммунодефицитом.
Противопоказания к вакцинации и ревакцинации
У новорожденных противопоказаниями к вакцинации являются острые заболевания (внутриутробные инфекции, гемолитическая болезнь и пр.) и выраженная недоношенность (<2000 гр).
Ревакцинацию не проводят, если у пациента:
Корь - вирусное заболевание, чрезвычайно заразное. При контакте с больным корью заболевают 98% непривитых или не имеющих иммунитета людей.
Вакцина готовится из живых ослабленных вирусов кори. Во многих странах применяют тривакцины, содержащие помимо коревого краснушный и паротитный компоненты. Вакцина вводится подкожно под лопатку или в области плеча. Вакцинация против кори является обязательным условием при устройстве ребёнка в детский сад . Вакцинация и ревакцинация проводится согласно календарю прививок (см. выше).
Прививочные реакции и поствакцинальные осложнения
Наиболее часто наблюдается повышение температуры тела (как правило не выше 37-38 С) в конце второй недели после вакцинации. У детей, склонных к аллергическим реакциям, может быть сыпь в первые часы после введения вакцины. Серьезные осложнения, вызванные крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию.
Противопоказания и ситуации, при которых вакцину назначают с осторожностью
Вакцина противопоказана при:
Если ребёнок получал препараты содержащие иммуноглобулины или плазму крови, то вакцинация проводится не ранее, чем через 2-3 месяца.
Паротит - вирусное заболевание, поражающее преимущественно слюнные железы, поджелудочную железу, яички. Может быть причиной мужского бесплодия и осложнений (панкреатит, менингит). Иммунитет после однократной вакцинации, как правило, пожизненный. Вакцина готовится из живых ослабленных вирусов паротита. Вводится подкожно, под лопатку или в плечо.
Прививочные реакции и поствакцинальные осложнения
У большинства детей прививочные реакции не возникают. Иногда может отмечаться повышение температуры тела (с 4 по 12-й день после вакцинации), легкое недомогание в течение 1-2 дней. Иногда кратковременное (2-3 дня) незначительное увеличение околоушных слюнных желез. Серьезные осложнения крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Крайне редко может развиться легко протекающий асептический менингит.
Противопоказания и ситуации, при которых вакцину назначают с осторожностью
Вакцина противопоказана при:
Гепатит B - вирусное заболевание, поражающее печень. Опасным последствием этой болезни является её затяжное течение с переходом в хронический гепатит, цирроз и рак печени. Заболевание передается половым путем и через контакт с кровью больного или носителя вируса гепатита В. Для заражения достаточно контакта с ничтожным количеством крови. Вакцина против гепатита В готовится генно-инженерными методами. Вводится внутримышечно в бедро или плечо.
Иммунизируются новорожденные, дети первого года жизни и взрослые из групп риска (медицинские работники, пациенты на гемодиализе или получающие в больших количествах препараты крови, лица проживающие в районах с высоким уровнем хронического носительства вируса гепатита В, наркоманы, гомосексуалисты, здоровые лица, имеющие в качестве полового партнера носителя HBs антигена, любые сексуально активные люди, имеющие большое число половых партнеров, индивидуумы с длительным сроком заключения в тюрьмах, пациенты учреждений для лиц с отставанием в развитии).
Проводится по одной из следующих схем:
КАЛЕHДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК ПРОТИВ ВИРУСHОГО ГЕПАТИТА B
| Сроки вакцинации | I схема | II схема |
| Первая вакцинация | Hоворожденные в первые (перед прививкой ) | 4 - 5 месяц жизни ребёнка |
| Вторая вакцинация | 1 месяц жизни ребёнка | 5 - 6 месяц жизни ребёнка |
| Третья вакцинация | 5 - 6 месяц жизни ребёнка | 12 - 13 месяц жизни ребёнка |
Различают общие и местные послепрививочные реакции. Общие реакции выражаются умеренным повышением температуры тела, легким недомоганием. При введении вакцины подкожно появляется болезненность, реже припухлость в месте иньекции (местная реакция). Как общая, так и местная реакции после прививок переносятся легко и продолжаются не более 3-х дней.
Тяжелая общая интоксикация, припухлость, нагноение в месте введения вакцины расцениваются как поствакцинальное осложнение. Необходимо учитывать сроки и характер возможных осложнений после прививок:
Нередко принимаются решения о невозможности с ослабленным здоровьем. Однако по рекомендации Всемирной Организации Здравоохранения именно ослабленные дети должны прививаться в первую очередь, так как они наиболее тяжело болеют инфекциями. В последнее время перечень заболеваний, считавшихся противопоказаниями для вакцинации, существенно сужен.
Абсолютными противопоказаниями для прививки являются: тяжелая реакция на предшествующее введение данного препарата, злокачественное заболевание, СПИД.
Временными противопоказаниями для прививок всеми вакцинами служат острые лихорадочные заболевания в периоде разгара или обострение хронических болезней. Минимальные сроки медицинских отводов после острых и обострения хронических заболеваний у детей апробированы в Научно-исследовательском институте детских инфекций и представлены в таблице.
| Заболевания | Сроки медотводов при применении вакцин | ||||
| АДС | Полиомиелитная | Коревая | Паротитная | ||
| Аллергодерматозы | 1 | 1 | 1 | 1 | 1 |
| Анафилактический шок | *** | 3 | 1 | 3 | 6 |
| Бронхиальная астма | *** | 1 | 1 | 1 | 6 |
| Фебрильные судороги | *** | 1 | 1 | 1 | 1 |
| Афебрильные судороги | *** | 3 | 1 | 3 | 6 |
| Гидроцефалия | *** | 1 | 1 | 1 | 1 |
| Нейроинфекции | *** | 6 | 1 | 6 | 12 |
| Травмы мозга | *** | 1 | 1 | 1 | 1-3 |
| Острые инфекции | 1 | 1 | 1 | 1 | 1 |
| Обострение хронических заболеваний | 1 | 1 | 1 | 1 | 1 |
| Системные болезни | *** | 1 | 1 | 12 | 12 |
| Тромбоцитопения | *** | 1 | 1 | 6 | 6 |
| Сахарный диабет | *** | 1 | 1 | 1 | 6 |